医保卡沦为“药贩子”敛财工具 2026年医保监管再升级
21世纪经济报道记者 韩利明
据央视网报道,日前上海检察机关披露两起重大医保诈骗案件,涉案金额合计超千万元,再次将“回流药”这一医保领域顽疾推至公众视野。
其中,据上海市浦东新区人民检察院指控,被告人王某等人在2020年1月至2024年3月期间,以非法占有为目的,通过收购他人用医保卡虚开的药品等方式,骗取国家医保统筹基金超860万元;另一起案件中,诈骗团伙通过发展多名收药人,仅一年多时间就骗取超270万元的医保基金。
医保基金是人民群众的“看病钱”“救命钱”,既是医疗保障制度可持续运行的核心支撑,更直接关系到参保人的切身权益与医疗事业的健康发展。然而,当前医保领域违法违规行为仍屡禁不止,各类医疗机构违规使用医保基金、个人冒名就医购药等问题也时有发生,严重侵蚀医保基金安全,损害群众切身利益。
针对此类问题,近年来我国医保基金监管力度持续升级。中央纪委国家监委网站日前也发布《深化集中整治让老百姓可感可及丨督促管好群众“看病钱”》,强调要严惩贪污挪用医保基金、内外勾结欺诈骗保、以权谋私、收受贿赂等监守自盗的医保“蛀虫”,推动严厉打击欺诈骗保和违规使用医保基金行为。
随着《关于做好2026年医疗保障基金监管工作的通知》《医疗保障基金使用监督管理条例实施细则》等一系列政策文件陆续落地实施,进入2026年,我国医保基金监管将进一步趋严,全方位筑牢医保基金安全防线,切实守护好群众的“救命钱”。
“回流药”治理持续推进
央视网披露的两起医保诈骗案中,均指向“回流药”黑色产业链,其操作模式隐蔽且分工明确,严重破坏医保基金管理秩序。
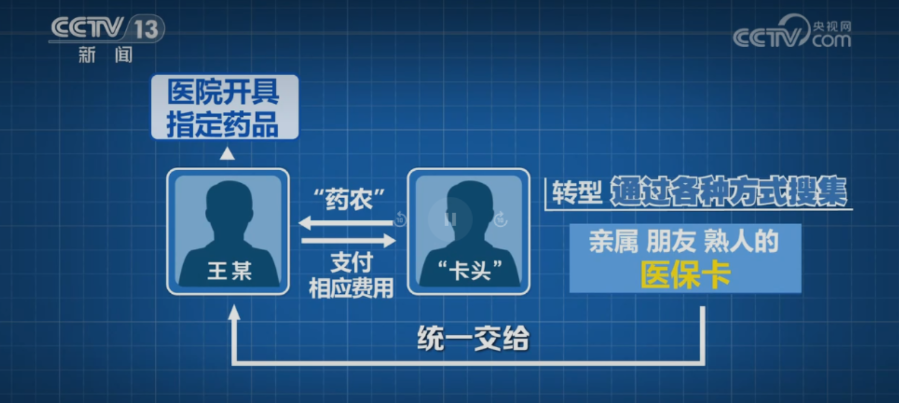
其中,被告人王某以医院及医院周边为目标区域,通过搭讪就医老人的方式,逐步拉拢、组建起自己的“药农”队伍。部分老年人受王某蛊惑、诱导,与其逐渐形成了定期交易关系,沦为王某操控下套取医保基金的工具。
王某会专门开具详细药单,明确列出可收购的具体药品种类,进而指使、授意这些“药农”前往医院开药。为拿到指定药品,“药农”们往往通过虚构病情等方式,欺骗医护人员开具王某所需的药品。
此外,也有一些“药农”发展成为“卡头”,通过搜集亲属、朋友、熟人的医保卡,统一交给王某到医院开具指定药品,事后王某向“卡头”支付相应费用;随着犯罪规模的扩大,部分“卡头”开始利用所搜集的医保卡亲自到医院开药,再以加价的方式转售给王某,同时“卡头”会按每次供卡的情况,向医保卡提供者支付报酬。
另一起案件中,被告人马某通过发展多名一级收药人,其以二级收药人的身份在幕后操控,明确提供具体药品名称与收购价格,由一级收药人在相对固定的场所坐地收药。
毫无疑问,这些“回流药”不仅骗取国家医保资金,危害全体参保人的利益,而且药品质量本身也难以保证。此外,“对涉事产品、相关销售受到影响的药企利益是一种直接伤害,破坏了局部市场秩序。”首都医科大学国家医保研究院原副研究员仲崇明向21世纪经济报道记者指出。
参与“回流药”黑产,终将付出法律代价。目前,对于案件中直接前往医院开药的“药农”与“卡头”,检察机关以诈骗罪对31人提起公诉,相关人员已被法院依法判处有期徒刑三年至拘役六个月不等的刑罚,并均适用缓刑。此外,部分涉案参保人员已向医保局退还了部分违法所得。
其中,去年4月,上海浦东新区人民法院作出一审判决,被告人王某等因诈骗罪分别被判处有期徒刑13年和4年;此外,2025年9月,被告人马某因犯诈骗罪、掩饰、隐瞒犯罪所得罪,数罪并罚,被上海市第二中级人民法院二审判处有期徒刑七年,并处罚金人民币九万元。
监管高压下,为何“回流药”黑产屡打不绝、屡禁不止?仲崇明分析,“一是法律惩戒规定仍然不够严厉,执行不够严格,对大案小案都要管,都应抓落地。二是社会群众认知欠清晰,对于‘回流药’无论是伙同作案还是将就购买,都是不合法的。三是医保监管大数据、办案线索的梳理,需要常态化、精细化,经验发挥和前景研究非常可期。四是一些由此产生的所谓舆情,在学理法理上站不住脚,结合宣教需做得更彻底。”
针对“回流药”黑产治理,国家医保局数字化监管平台的信息化建设也在持续完善,通过全面推广药品追溯码信息查询工作,推动“应采尽采、依码结算、依码支付”,实现“卖药必扫码,买药可验码”,提升药品监管效能,筑牢药品安全防线。
医保监管再升级
医保基金运行涉及参保人、医疗机构、经办机构等多方主体,资金流转链条长、环节多,加之骗保行为呈现手段多样、隐蔽性强等特点,导致医保领域违法违规行为长期处于高发频发态势,给基金监管带来不小挑战。
中央纪委国家监委网站发文强调,医保基金管理涉及医保、卫健、市场监管等多个职能部门,覆盖定点医疗机构、零售药店、经办机构等多个主体,环节多、链条长、责任大。只有压实各方责任、凝聚协同合力,才能构建起齐抓共管的医保基金监管格局,从源头防范基金“跑冒滴漏”。
为推动医保基金监管走深走实,中央纪委国家监委加强统筹调度,会同国家医保局研商落实举措、梳理整治重点,推动整治倒卖“回流药”、违规超量开药、重复检查检验等顽瘴痼疾。
各级纪检监察机关以压实责任为关键,推动各项整治举措落地见效。
其中,上海市纪委监委机关与市医保局建立“双专班”,将整治医疗机构违规收费、倒卖“回流药”、部分药品价格虚高等问题作为重要内容,明确10项具体举措和阶段性目标,挂图作战、对账销号,追回医保基金6.7亿元。
此外,重庆市纪委监委统筹协调卫生健康、药监等11个部门数据共享,提升跨部门、跨层级数字协同监管效能;天津市纪委监委推动医保部门不断扩大异地就医联网机构范围,全市累计开通直接结算的异地就医定点医药机构比整治前增加507家;内蒙古自治区纪委监委围绕整治重复医疗检查检验、违规收费等问题,推动全区370家医疗机构408项检查项目实现互认……
近期,全国多地也陆续召开医保基金管理突出问题专项整治工作总结暨2026年工作部署会,明确新一年度医保基金监管重点任务,持续巩固整治成果、深化专项治理。
例如山西省明确2026年是专项整治决战之年,将聚焦重点领域和高风险机构,严查各类欺诈骗保行为,强化自查自纠和整改“回头看”;精准打击倒卖“回流药”、串换医保药品、空刷套刷医保卡、超量开药等涉药违法违规行为。
陕西省强调,要在打击上更加有力,全面加强线索核查,对各类欺诈骗保行为“零容忍”;在防范上更加严密,加强大数据智能监管、经办服务审核和监督检查;在治理上更加系统,深化药品耗材价格治理、基金运行监测和精细化管理;在配合上更加协同,建立完善定期会商和“行行、行刑、行纪衔接”机制;在问责上更加严明,坚持刀刃向内。
天津市坚持严厉打击违法违规行为不放松,坚持筑牢医保监管防线,坚持深化源头系统治理,坚持以人民为中心,坚持深化协同联动。要压实政治责任迎难而上,坚决打赢2026年深化专项整治攻坚战。
根据《国家医疗保障局关于做好2026年医疗保障基金监管工作的通知》要求,2026年我国将持续开展医保基金管理突出问题专项整治,全面推动飞行检查扩面提质,进一步提升监管的严格性、科学性和精准性。
在全方位、多层次的监管体系之下,医保领域违法违规行为将难以为继,医保基金安全将得到更坚实的保障。